甲状腺
- HOME
- 甲状腺

※上記はPDF形式のファイルです。
ファイルの文書をご覧いただくには、Adobe Acrobat Reader® (無料)が必要です。
お持ちでない方はこちらからダウンロードしてください。(外部サイト)
甲状腺外来
甲状腺の診断と治療は日本甲状腺学会のいくつかのガイドラインを参考に行っています。
関連病院としては市立青梅総合医療センター、国家公務員共済立川病院、公立昭和病院、伊藤病院、金地病院があります。
甲状腺の病気で本当にすぐさま命に関わるのは甲状腺未分化がん(甲状腺悪性腫瘍の3~5%)※くらいのものです。甲状腺分化がんの多くを含め、橋本病やバセドウ病など長く病院とつきあわなければならない病気もあります。診断・治療の継続によって、もととなんら変わらない生活が続けられます。
甲状腺の病気にかかった人は、どういう症状から病気に気づき、病院を訪れるのでしょうか。病気の種類によって症状はそれぞれ異なりますが、一般的には次のような症状をきっかけに、受診する人が多いです。
※出典元:斎藤慎太郎(編著).今日の治療 甲状腺疾患 診断と治療.永井書店,1985年11月1日
1.くびの前部のはれ
多い症状がくびのはれ、すなわち甲状腺腫です。鏡などを見て自分で甲状腺腫に気づくこともあれば、ほかの人に指摘されて病院を訪れる人もいます。
2.甲状腺の機能異常による症状
甲状腺の働きが亢進あるいは低下すると下記のような症状が現れます。詳細はそれぞれ病気ごとにご説明しますが、こうした症状をきっかけに受診する人が少なくありません。
- 安静にしているのに、心臓がドキドキする
- 手指が細かくふるえる
- 暑がりになり、水をよく飲み、汗をたくさんかく
- よく食べているのにやせてきた
- イライラしやすくなった、落ち着きがなくなった
- 体が冷え、寒がりになった
- 肌が乾燥し、カサカサになった
- 体が重く、だるく感じるようになった
- 食欲がないのに太ってきた
- 朝起きた時に、顔や手がむくむ
- 便秘をしやすくなった
- 昼間も眠く、居眠りをするようになった
- 脈がゆっくり静かになった
- 月経が不順になった
- 首がはれている
甲状腺の病気はいろいろな症状となってあらわれます。
ホルモンが多すぎる症状
微熱 疲れやすい 眠れない ドキドキする・脈が速い(80回/分以上) 食べてもやせる 暑がり(汗かき) 首がはれている 眼がとびでる 下痢・便通が多い 育児ノイローゼ 不妊 月経過少 無月経 イライラする 手指のふるえ 集中力低下 学業成績低下 など
ホルモンが足りない症状
肌がかさつく いつも眠い 脈が遅い(60回/分以下) 太った・むくんだ 寒がり(厚着する) もの忘れが多い 声がかれる 便秘 産後の肥立ちが悪い 不妊 月経過多 月経不順 成長の遅れ など
このような症状があったら当クリニックにご相談ください。
3.眼球突出
甲状腺の病気の一種であるバセドウ病では、眼が出ることが代表的な症状のようにいわれています。すべての人で眼が出るわけではありませんが、眼の症状をきっかけに受診する人もいます。
4.健康診断などでの指摘
自分では健康なつもりでいる人でも、健康診断や人間ドックで甲状腺のはれが見つかったり、血液中の甲状腺ホルモン濃度を調べて異常が発見されることもあります。
以上が、受診のおもな動機になります。のどが詰まる、のどに異常な感覚がある、のどにしこりがあるなどの症状から甲状腺の病気が診断されることがあります。このような甲状腺による圧排症状が出るとすれば良性腫瘍でありながらその容積が大きすぎるとき、あるいは甲状腺がんの場合です。当院ではこの状態について超音波検査と血液検査にて迅速に対応しています。
甲状腺は内分泌器官です。したがって内分泌代謝分野に精通した医療機関を受診していただいたほうが良いと思います。
甲状腺の病気について
病気の特徴と遺伝について
甲状腺は、心臓などと同じように臓器そのものの名前であり、病名とは違います。心臓に狭心症や心筋梗塞などの病気が起こるように、甲状腺にも特有な病気が起こります。しかし、甲状腺に起こる病気はひとつではないため、「甲状腺が悪い」と言われたとしても、それだけでは何の病気かはわかりません。
甲状腺の病気の特徴について
甲状腺の病気には、甲状腺の「働き」の変化と「形」の変化という2つの特徴があります。病気によってその両方の変化が現れたり、あるいはどちらか一方だけが現れたりします。
■甲状腺の「働き」の変化
甲状腺ホルモンをつくる働きが異常を起こし、甲状腺ホルモンが過剰になったり不足したりするもので「甲状腺機能の異常」といいます。
【甲状腺機能亢進症】
甲状腺ホルモンの合成が多すぎると、全身の代謝が過度に高まります。
【甲状腺機能低下症】
甲状腺ホルモンの合成が少なくなると、全身の代謝が低下します。
■甲状腺の「形」の変化
甲状腺がはれたりしこりができたりして形態的に変化するものです。このはれを「甲状腺腫」といいます。
【びまん性甲状腺腫】
甲状腺全体がそのままの形で大きくなったもの。
- 単純性びまん性甲状腺腫
びまん性甲状腺腫があるだけで、ホルモンの合成に異常のないもの。将来バセドウ病や橋本病に変わる場合がある。 - バセドウ病
甲状腺を刺激する物質があるために、ホルモンの合成が高まりすぎるもの。動悸がしたり、眼が出たりすることもある。 - 橋本病
甲状腺に慢性の炎症が起こったもので、慢性甲状腺炎ともいう。ホルモンの合成に異常がないこともあるが、合成が低下することが多い。橋本病は自己免疫性甲状腺炎とも呼ばれ、自己免疫疾患の代表とされている。 - 亜急性甲状腺炎
甲状腺がはれて痛みがある。しばしば発熱もある。ホルモンが短期間、甲状腺からもれ出るためにバセドウ病のような全身的な症状が出るが、次第に正常になる。再発はまれ。
【結節性甲状腺腫】
甲状腺の一部にしこりができるもの。
- 腫瘍性疾患
甲状腺に腫瘍ができる。大部分のものはホルモンの合成には異常がない。ふくろ状になったなかに液が溜まるもの(嚢胞)もある。
各病気については、それぞれの項目で詳しくご説明します。なお、何か疑問点がありましたら遠慮なくご相談ください。
甲状腺の病気と遺伝について
■どれくらいの確率で遺伝するのか
バセドウ病、橋本病、ある種の甲状腺腫瘍は、ある程度遺伝と関係があるといわれています。
「親がバセドウ病や橋本病の場合、子どもが甲状腺の病気を発病する確率は何パーセントくらいなのか」という質問がよくありますが、この点についてはまだはっきりした答えがありません。まったく同じ遺伝子をもつ一卵性双生児でも、2人ともバセドウ病になるのは35%程度といわれています。
このように、甲状腺の病気は遺伝だけで起こるわけではありません。しかし遺伝以外に何が原因なのかはわかっていません。ただし、親と子どもは遺伝子が完全に同じではないので、親子ともバセドウ病になる確率は一卵性双生児に比べてより低いです。
また遺伝が関与しているとしても男性の方が発病が少ない病気です。
■発病は予知できるのか
予知する方法はいまのところありません。しかしバセドウ病や橋本病は、発病する前に甲状腺がはれてくることが多いので、これがひとつの目安になります。このはれがある人は、家系内にバセドウ病や橋本病の人がいる場合がよくあります。
こうした場合はほかの人より発病することが多いため、半年か1年に1度くらいは定期的に診察を受けられることをご検討ください。
■いつ頃から調べたらよいか
遺伝子に異常があった場合、生後すぐに発病する病気もありますが、発病しないものもあるなどさまざまです。甲状腺の病気が発病するのは生まれてからかなり経った後のことが多く、幼児期や小児期の発病はまれです。バセドウ病の人のうち、15歳未満の子どもは3%にすぎません。したがって、小さいうちはあまり神経質にならなくても大丈夫です。ご心配ならば、小学校入学頃に1度お子さんをお連れください。甲状腺がはれていても、あまり小さいうちは症状がなければ検査は必要ないでしょう。
あとは年2回くらいの経過観察が必要です。
なお、子どもの発病が先で、あとから親や祖父母が発病することもあります。
■甲状腺の病気はこわくない
「こわくない」というのは、専門的な診察を受け医師の指示通りにするという条件つきです。遺伝するのではないかと心配するよりは、定期的に検査を受けて、その都度確かめる方が合理的です。
高血圧症や糖尿病も遺伝が関係する病気といわれていますが、甲状腺の病気はこれらの病気より治療が容易です。治るまでに時間のかかることはあっても、定期的に通っていれば普段と変わらずに生活できますし、将来ほかの臓器に悪い影響が出てくることもありません。
■妊娠・出産について
母親の病気がきちんとコントロールされていれば、普通の妊娠や出産と同じ注意で大丈夫です。病気の最中に妊娠し、出産したからといって、病気が遺伝しやすくなるわけではありません。
時には、生まれて間もなく橋本病(機能低下)あるいはバセドウ病(機能亢進)の症状が出る子どももいます。これはあくまでも一時的なものであり遺伝とは違います。機能低下症の場合、3歳くらいまで少量の甲状腺剤(チラーヂン)が必要な場合があります。
いまのところ、遺伝に関してわかっていることはこの程度です。しかし医学は日々進歩していますので、新たなことがわかりましたら、その都度みなさまにお知らせします。ここに記載したものと違った情報に出会われた場合は、心配する前にまずご相談ください。
甲状腺の役割
甲状腺は、体の新陳代謝を盛んにするホルモンを作る臓器です。 胃腸の病気や肝臓の病気と違って、「甲状腺の病気」といわれても、なかなかピンとこない人が多いと思います。いったい甲状腺はどこにあり、どういう働きをしているのでしょうか。甲状腺の病気を理解するために、まずは甲状腺の位置と働きについてご説明します。
甲状腺の位置と大きさ
大きさは縦が4cmほどで重さが20g前後です。これが腫大して30g以上になると、甲状腺腫として外から蝕知することができるようになります。前頸部に存在するので、その腫大が著名な場合には、視診でも認められます。この目で見て診断の方向性がつくというところは他の内分泌腺とはちがった特徴があります。ちょうど蝶が羽をひろげたような形で、すぐ後にある気管(肺につながる空気の通り道)を抱き込むようについています。 ごく薄く柔らかい臓器なので、普段はくびを触ってもわかりませんが、少しでもはれてくると、手で触ることができます。さらに、ある程度以上に大きくなれば、くびを見ただけではれがわかるようになります。そのため、「くびの腫れ」から甲状腺の病気に気づく人も少なくありません。
甲状腺の機能
人の体では、性ホルモンをはじめさまざまな種類のホルモンが作られています。 ホルモンを作る臓器を内分泌器官といいますが、甲状腺は内分泌器官のひとつであり、食物(おもに海藻)に含まれているヨウ素(ヨード)を材料にして甲状腺ホルモンを合成しています。
甲状腺ホルモンとは
食物として摂取されたたんぱく質、脂肪、炭水化物は、代謝されて体の組織を作るために利用されたり、エネルギーになったりします。甲状腺ホルモンには、こうした新陳代謝の過程を刺激したり促進したりする作用があります。胎児の発育に重要な働きをしたり、子どもの成長を促したりします。 甲状腺ホルモンには、ヨウ素(ヨード)の元素を4つ持っているサイロキシン(T4)と、3つ持っているトリヨードサイロニン(T3)の2種類があります。 甲状腺ではおもにT4を作っていて、このT4が肝臓などにいってT3になり、これがホルモンの働きを発揮します。
脳下垂体の役割
体内では、血液中の甲状腺ホルモンが常に一定の値を維持できるような仕組みが働いています。これをコントロールしているのが、脳の下垂体という部分から分泌される甲状腺刺激ホルモンです。このホルモンは、甲状腺を刺激してホルモンの分泌を促す働きをしています。血液中の甲状腺ホルモンが増えすぎた場合は、ちょうどサーモスタットのように、下垂体からの甲状腺刺激ホルモン(TSH;thyroid stimulating hormone)の分泌量が抑えられ、自然に甲状腺ホルモンの分泌が減少してきます。逆に血液中の甲状腺ホルモン濃度が正常以下になると、TSHの分泌量が増えてT3、T4の分泌を促そうとします。こうした仕組みをフィードバック機構といいますが、これによって血液中のT3、T4の量は常に一定の範囲を維持できるように調節されています。この仕組みを恒常性 (ホメオスタシス)と言います。この仕組みにより常に内部環境が平衡に保たれています。T3、T4は遊離の状態(FreeT3、FreeT4)に変化してホルモンとしての働きを発揮します。橋本病、バセドウ病の診断という見方からすると、TSHが正常値より高いのが橋本病で低いのがバセドウ病となります。治療という見方からすると、TSHを正常範囲におさめ症状が軽快するように、お薬その他の治療法を工夫することが目的となります。
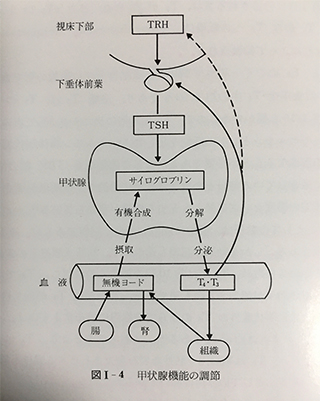
甲状腺機能の調節
単純性びまん性甲状腺腫
単純性びまん性甲状腺腫とは
この病気は、甲状腺が全体的にはれているだけの病気です。腫瘍や炎症もなく、ホルモンにも異常がありません。年齢的には思春期(成長期)に多く見られます。 しかし、将来甲状腺機能に異常が生じる可能性があるため、定期的に検査し、経過を観察する必要があります。
症状
甲状腺がはれるという美容上の症状以外には、これといった症状はありません。
検査と治療方法
この病気はとくに治療の必要はありませんが、定期的に超音波(エコー)検査や血液検査を行って、機能異常(TSH、Freet4、FreeT3の正常範囲からの異常)と腫瘍の有無を検査する必要があります。これは、将来バセドウ病や橋本病などになる可能性があるためです。
バセドウ病
バセドウ病とは
■バセドウ病は青年・壮年に多い病気
バセドウ病は、甲状腺ホルモンが過剰に作られる病気、すなわち甲状腺機能亢進症を起こす代表的な病気です。 ほかの甲状腺の病気と同じように女性に多い病気ですが、その比率は男性1人に対して女性4人ほどです。甲状腺の病気全体の男女比は、男性1対女性9の割合ですから、甲状腺の病気のなかでは、比較的男性の比率が高い病気なのです。発病年齢は、20歳代、30歳代が全体の過半数を占め、次いで40歳代、50歳代となっており、青年から壮年に多い病気といえるでしょう※。メルカゾールという内服薬で治療できます。
- 病名の由来は?
バセドウ病という病名は、1840年にこの病気を研究発表したドイツの医師カール・フォン・バセドウにちなんで名づけられました。ドイツ医学の流れをくむ日本ではバセドウ病と呼ばれていますが、ドイツ語圏以外の国では、もうひとりの研究者であるイギリス人医師の名前にちなんで、グレーブス病と呼ばれています。
※出典元:斎藤慎太郎(編著).今日の治療 甲状腺疾患 診断と治療.永井書店,1985年11月1日
■バセドウ病の原因は「自己免疫」
バセドウ病は、甲状腺の機能が亢進し、過剰に甲状腺ホルモンを作る病気です。では、なぜこうした異常が起こるのでしょうか。
実は、その異常には免疫が関係しています。免疫は侵入した外敵を攻撃し、健康を維持するための大切な仕組みです。ところが、まれに自分自身の体を攻撃目標とする抗体を作ってしまう病気があります。これを「自己免疫疾患」といい、バセドウ病もこの一種なのです。
バセドウ病の場合は、甲状腺を異常に刺激する抗体が自分の体のどこかで作られています。なぜ自分の体を攻撃する抗体が作られてしまうのかはわかっていません。この抗体が、甲状腺刺激ホルモンの代わりに甲状腺を刺激し、どんどん甲状腺ホルモンを作らせてしまうのです。また、バセドウ病の人の15%くらいは親・兄弟も同じ病気にかかっており、このことから考えると、遺伝的な素質もある程度関係しているようです※。
バセドウ病を根本的に治療するのは、難しいこともあります。しかし、バセドウ病特有の症状を起こしているのは、血液中の過剰な甲状腺ホルモンです。したがって、血液中の甲状腺ホルモンの量を正常にコントロールしていれば、健康な人とまったく変わらない生活ができるのです。そして現在の治療は、いくつかの方法でそれを実現しています。つまり、きちんとした治療を受ければ、健康で生き生きとした生活を送ることができるのです。
※出典元:斎藤慎太郎(編著).今日の治療 甲状腺疾患 診断と治療.永井書店,1985年11月1日
橋本病
橋本病とは
橋本病は、九州大学の外科医師であった橋本策(はかる)博士が1912年(大正元年)に、世界で初めてこの病気に関する論文をドイツの医学雑誌に発表したために、博士の名前にちなんでつけられた病名です。
橋本病は「慢性甲状腺炎」ともいいますが、この名はこの病気の成り立ちに由来するものであり、甲状腺に慢性の炎症が起きている病気という意味で、このように呼ばれることもあります。
甲状腺の病気は、どれも女性の方がかかりやすいのですが、橋本病は甲状腺の病気のなかでもとくに女性に多く、男女比は約1対20~30近くにもなります。また年齢では20歳代後半以降、とくに30、40歳代が多く、幼児や学童は大変まれです。
橋本病は、甲状腺に炎症が起きている病気ですが、細菌が入り込んで化膿するといった炎症ではなく、「自己免疫」の異常が原因で起きる炎症です。自己免疫で起こる病気はいくつかありますが、何がきっかけでこのようなことが起こるのか、いまだにはっきりしていません。橋本病はある種のリンパ球が甲状腺組織を攻撃して起こるらしいといわれています。不足した甲状腺ホルモンをチラーヂンという内服薬で補充することによって治療できます。現在のチラーヂンは完全人合成のお薬です。正しい量で服用すれば副作用は少ないです。
亜急性甲状腺炎
亜急性甲状腺炎とは
甲状腺の病気は、甲状腺がはれても痛みはない場合が多いのですが、亜急性甲状腺炎は痛みがあります。
「亜急性」というのは、急性よりは長く続くという意味です。とはいっても、慢性化することはありません。
甲状腺がはれて痛みがあるため驚く人も多いでしょうが、治療しやすく、再発することが非常にまれな病気です。
この病気では、女性は男性の12倍ほどかかりやすく、30歳代、40歳代の女性に多い病気です※。
亜急性甲状腺炎の原因ははっきりしませんが、よく鼻やのどの炎症に続いて起こることがあります。そのため、ウイルスが原因ではないかと言われています。季節的には夏に多いですが、寒い時期にもみられます。なお、ウイルスが原因ではないかといっても、他人に感染する心配はありません。
※出典元:斎藤慎太郎(編著).今日の治療 甲状腺疾患 診断と治療.永井書店,1985年11月1日
症状
亜急性甲状腺炎は、甲状腺のはれ(甲状腺腫)とともに痛みや発熱があるため、非常にわかりやすい病気です。甲状腺のはれは、全体に硬くはれて痛むこともありますが、たいていは左右どちらか1カ所が硬くはれ、押すと痛みがあります。時には、触ると飛び上がるほど痛いこともあります。耳の後や奥歯の痛みとして感じることもあるので、耳や歯の病気と思われることもあります。また痛みとはれの部位は、しばらくすると右から起こったものは左へ、左から起こったものは右へと移動することがあります。
この病気は、甲状腺の機能亢進状態を伴うことが少なくありません。そのため、バセドウ病と同じように動悸や息切れ、発汗、倦怠感などの症状が現れますが、バセドウ病とは亢進状態のメカニズムが異なります。バセドウ病の場合は、甲状腺が甲状腺ホルモンをどんどん合成して血液中に分泌していますが、亜急性甲状腺炎の場合は、炎症によって甲状腺の組織が破壊されることで、甲状腺に蓄えられていた甲状腺ホルモンが急激に血液中に流れ出して濃度が高くなります。
したがって、甲状腺機能の亢進が長期に続くこともありません。
検査と治療方法
痛みや発熱など症状がはっきりしているため、亜急性甲状腺炎の診断は比較的容易です。血液検査をすると、赤血球沈降速度(赤沈)が異常に亢進していることや、炎症によってCRPの値が上昇していることでわかるので、検査ではこれがひとつの決め手になります。このほか、アイソトープ(放射性ヨウ素)検査をすると、甲状腺にヨウ素が取り込まれていないことがわかるので、甲状腺の機能が亢進していても、バセドウ病と鑑別できます。
治療は、副腎皮質ホルモン剤を使用します。たいてい服用して数日後には、痛みもひき、熱も下がります。ただ、すぐに服用をやめてしまうとぶり返すことがあるので、2カ月ほどかけて様子を見ながら、徐々に薬の服用量を減らしていきます。なお、バセドウ病に使う抗甲状腺薬は効きません。患者さんに合った治療を行えばこじれて慢性化することはなく再発もめったにありません。
症状が激しい時期は、なるべく安静にして入浴も控えた方がよいでしょう。食べ物はとくに制限はありません。
腫瘍性疾患
腫瘍性疾患とは(腫瘍の種類と特徴)
■甲状腺のしこりについて
甲状腺のしこりは、めったに機能異常を伴わず、悪性であっても多くは根治が期待できます。
甲状腺のはれ方には、バセドウ病や橋本病などのように甲状腺全体がはれる「びまん性甲状腺腫」と、甲状腺が部分的にしこりのようにはれる「結節性甲状腺腫」があります。
甲状腺の腫瘍は、いずれも20歳代から50歳代の女性に多く、しこりがあるだけで、ほかには何も自覚症状がないのが特徴です。
しこりというと、すぐに頭に浮かぶのは、がんのことだと思います。甲状腺の腫瘍は、良性と悪性、さらに腫瘍とよく似た「過形成」という状態に分類されます。過形成は正常組織と同じように細胞が増殖したもので、良性です。一番注意しなければならないのは、悪性腫瘍つまりがんです。したがって検査では、良性か悪性かを鑑別することが重要な目標にされています。鑑別診断には触診、超音波、血液検査が有効です。定期的に経過をみることが大切です。悪性が疑われる場合はよく話し合ったうえで専門病院を紹介しています。
【甲状腺の良性腫瘍 : 腺腫】 腺腫は良性腫瘍です。甲状腺の左右どちらか一方にしこりがひとつだけの場合もあれば、複数の性質のちがった嚢胞(水のたまった袋)や腫瘍(超音波所見はさまざまなしこり)ができます。男女比は1対10くらいで、女性に多い病気です※。大きさは、触診でやっとわかる程度のものから、下が向けなくなるほど大きなものまであります。しかしどんなに大きくなっても、呼吸が苦しくなったり、ものが飲み込みにくくなるようなことはほとんどありません。
ごくまれに、しこりが甲状腺ホルモンを過剰に生産し、バセドウ病のように甲状腺機能亢進症の症状を現すことがあります。これは、この病気を初めて報告したアメリカの医師の名前をとって、プランマー病(中毒性単結節性甲状腺腫)と呼ばれています。日本人にはまれといわれていましたが、最近は検査法の進歩により発見されることが多くなりました。
※出典元:斎藤慎太郎(編著).今日の治療 甲状腺疾患 診断と治療.永井書店,1985年11月1日
【甲状腺手術後、アイソトープ治療後の機能低下症について】
治療抵抗性のバセドウ病ではアイソトープ治療や手術が行われます。甲状腺がんはもとより圧排症状の強い良性腫瘍でも手術が行われます。これらの場合すべてにおいて甲状腺の容量が激減したり、甲状腺そのものがなくなります。必然的に甲状腺はホルモンを作れなくなり機能低下症になります。橋本病とはちがった原因で機能低下症となりますのでホルモンの補充が必要になります。やはりTSHの値と自覚症状と相談しながらチラーヂンを内服することになります。身体のコンディションや季節変動があり、定期的に血液検査を行いながら治療を続ける必要があります。
長崎甲状腺クリニック-https://www.nagasaki-clinic.com/special/-も参考にしてください。
副甲状腺の病気について
副甲状腺は、甲状腺の裏側にある米粒の半分くらいの大きさの臓器です。
「副」甲状腺と言いますが、甲状腺とはまったく別の臓器であり、「上皮小体」とも呼ばれています。通常、甲状腺の左右両葉の裏面の上下に2対、合計4個あります。
ここでは副甲状腺ホルモンを分泌しています。名前は似ていますが、甲状腺ホルモンとはまったく違い、「カルシウムの代謝の仲立ち」をするホルモンです。
カルシウムは骨の材料であるだけでなく、心臓も含め全身の筋肉を収縮させたり、血液を固まらせたりするのにも欠かせません。さらに、脳細胞が働く上でもなくてはならないミネラルです。
カルシウムの貯蔵場所は骨ですが、副甲状腺ホルモンはビタミンDと共に、カルシウムを骨から血液中に送り出したり、腎臓や腸から吸収したりして、血液中のカルシウム濃度を上昇させる働きをします。
また、カルシウムの方にも副甲状腺ホルモンの分泌を調節する働きがあり、血液中のカルシウム濃度が下がると副甲状腺ホルモンの分泌が高まって濃度を上げようとします。逆に血液中のカルシウム濃度が高すぎると、副甲状腺ホルモンの分泌が減り、濃度を下げようとします。このようにして、血液中のカルシウム濃度は一定に保たれます。この副甲状腺で問題なるのは機能亢進症です。機能亢進症は腺腫やがんなどの腫瘍、過形成が副甲状腺ホルモンを過剰に分泌して血液の中のカルシウム濃度が必要以上に高くなる病態でさまざまな症状を引き起こします。症状としては骨病変(骨折しやすい、身長の低下)、尿路結石(腎結石)、高カルシウム血症(頭痛、のどの渇き、胸やけ、吐き気、食欲低下、便秘などの消化器症状、精神的にイライラする、疲労、筋力低下など)です。超音波検査と血液検査で診断します。根本的な治療は手術となります。腫瘍以外にはくる病、ビタミンD欠乏症、慢性腎不全などによっても機能亢進症が起こります。副甲状腺機能低下症は甲状腺手術のあとに副甲状腺もとってしまったことによるもの、副甲状腺の腺腫やがんで手術をしたあとも機能低下になることがあります。症状は低カルシウム血症の症状(テタニー、Chvostek症状、Trousseau兆候といわれるもの)です。難病ですが、副甲状腺ホルモン分泌低下や副甲状腺ホルモンの作用不全により、低カルシウム血症をきたす場合もあります。治療は確立されていませんが活性型ビタミンD3製剤(アルファカルシドール)が使用されます。
